Dermatomüosiit on haruldane põletikuline haigus, mis mõjutab peamiselt lihaseid ja nahka, põhjustades lihaste nõrkust ja nahakahjustusi. See esineb sagedamini naistel ja on sagedasem täiskasvanutel, kuid võib esineda alla 16-aastastel inimestel, mida nimetatakse dermatomüosiidiks lastel.
Mõnikord on dermatomüosiit seostatud vähktõvega ja see võib olla märk teatud tüüpi vähi, nagu kopsu, rinna, munasarja, eesnäärme ja käärsoolevähi arengust. Seda võib samuti seostada näiteks teiste immuunsushaiguste, näiteks sklerodermia ja sidekoehaiguste segaega. Mõelge ka, mis on sklerodermia.
Selle haiguse põhjused on autoimmuunse päritoluga, kus organismi enda kaitserakud ründavad lihaseid ja põhjustavad naha põletikku ja kuigi selle reaktsiooni põhjus pole veel täielikult teada, on see teadaolevalt seotud geneetiliste muutustega või mida mõjutavad mõned ravimid või viiruslikud infektsioonid. Dermatomüosiidil ei ole ravivat ja seepärast on tegemist kroonilise haigusega, kuid kortikosteroidide või immunosupressantidega ravi võib aidata kontrollida sümptomeid.
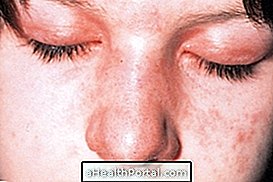

Peamised sümptomid
Dermatomüosiidi sümptomiteks võivad olla:
- Lihasnõrkus, eriti kaela, vaagna ja emakakaela piirkondades, sümmeetriliselt ja järk-järgult süveneb;
- Punaste laigud või väikesed tükid nahal, eriti sõrmede, küünarnuki ja põlvede liigestel, mida nimetatakse Gottroni märkiks või papuluks;
- Lilla lehed ülemistel silmalautel, mida nimetatakse heliotroopiks;
- Liigeste valu ja paistetus;
- Palavik;
- Väsimus;
- Allaneelamine;
- Valud maos;
- Oksendamine;
- Kaalulangus.
Tavaliselt võivad selle haigusega inimestel olla raskusi igapäevaste tegevustega nagu juuste juurutamine, jalutuskäik, trepist ülesõitmine või toolist tõusmine. Lisaks võivad naha sümptomid süveneda päikese käes.
Tõsisematel juhtudel või kui tekib dermatomüosiit koos teiste autoimmuunhaigustega, võib see veel mõjutada mõnda muud organit nagu süda, kopsud või neerud, mõjutades selle toimimist ja põhjustades tõsiseid tüsistusi.
Kuidas diagnoos tehakse?
Dermatomüosiidi diagnoosimisel hinnatakse haiguse sümptomeid, füüsilist hindamist ja uuringuid, näiteks lihaste biopsia, elektromüograafia või vereanalüüsid, et tuvastada lihaste hävitamist näitavate ainete, nagu CPK, DHL või AST, olemasolu näide.
Näiteks võib esineda autoantikehade, nagu näiteks müosiidi-spetsiifiliste antikehade (MSA), anti-RNP või antiMJ produktsioon. mida võib vereanalüüsides leida suures koguses.
Diagnostika kinnitamiseks on vajalik ka arst eristada dermatomüosiidi sümptomeid teistest haigustest, mis põhjustavad sarnaseid sümptomeid, nagu näiteks polümüosiit või müosiit koos inklusioonkehadega, mis on samuti lihaste põletikulised haigused. Teised haigused, mida tuleks kaaluda, on näiteks myofasciit, nekrotiseeruv müosiit, polümüalgia reumaatika või ravimite põhjustatud põletikud, näiteks klofibraat, simvastatiin või amfoteritsiin.
Kuidas ravida
Dermatomüosiidi ravi toimub vastavalt patsiendi esitatud sümptomitele, kuid enamikul juhtudel hõlmab see ka:
- Kortikosteroidid nagu prednisoon, kuna need vähendavad kehapõletikku;
- Immuunsupressandid, nagu metotreksaan, asatiopriin, mükofenolaat või tsüklofosfamiid, immuunsüsteemi vastuse vähendamiseks;
- Teised abinõud, näiteks hüdroksüklorokviin, on kasulikud näiteks naha tundlikkuse vähendamiseks dermatoloogiliste sümptomite leevendamiseks.
Need abinõud võetakse tavaliselt pikkade perioodide jooksul suurtes annustes ja neil on põletikulise protsessi vähenemine ja haiguse sümptomite vähendamine. Kui need abinõud ei tööta, on veel üks võimalus manustada inimese immunoglobuliini.
Samuti on võimalik teha füsioteraapiaansseansse koos rehabilitatsioonivõtuga, mis aitavad leevendada sümptomeid ja vältida kontraktsioone ja tagasitõmbumist. Samuti on näidatud päikesekaitsetoodete fotoprotektuur, et vältida nahakahjustuste süvenemist.
Kui dermatomüosiit seostub vähiga, on kõige sobivam ravi vähktõve raviks, mis põhjustab sageli haiguse tunnuste ja sümptomite leevendamist.