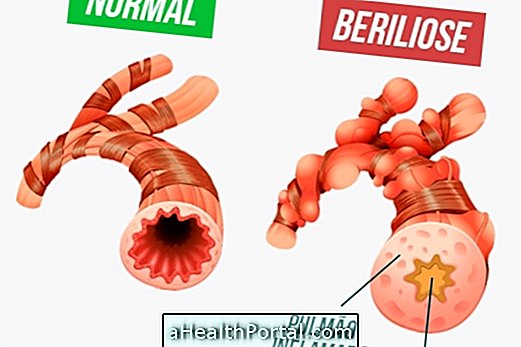
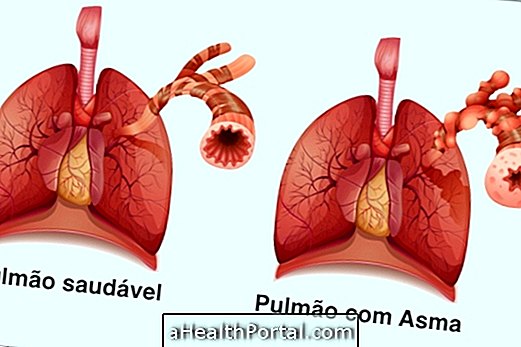
Obliterans bronhioliit on kroonilise kopsuhaiguse tüüp, mille korral kopsurakud ei suuda pärast põletikku või infektsiooni taastuda, põhjustades hingamisteede obstruktsiooni ja põhjustades näiteks hingamisraskusi, püsivat köha ja hingeldust.
Nendel juhtudel surevad kopsu põletikulised rakud uute rakkudega asendamise asemel ja moodustavad armi, mis takistab õhu liikumist. Seega, kui aja jooksul on kopsus mitu põletikku, suureneb armide arv ja kopsu väikesed kanalid, mida nimetatakse bronhioolideks, hävitatakse, mis muudab hingamise raskeks.
On oluline, et obliteraansed bronhioliidid tuvastataks ja ravitaks vastavalt arsti soovitusele, sest nii on võimalik tüsistusi vältida ja elukvaliteeti parandada.

Obliteransi bronhiidi sümptomid
Enamasti on obliteraani bronhioliidi esialgsed sümptomid sarnased mis tahes muu kopsuprobleemiga, sealhulgas:
- Hingamine hingamisel;
- Hingamis- ja hingamisraskuse tunne;
- Püsiv köha;
- Madala palaviku perioodid kuni 38ºC;
- Väsimus;
- Imikute puhul on toitmisraskused.
Need sümptomid ilmnevad ja kaovad tavaliselt mitme perioodi jooksul, mis võivad kesta nädalaid või kuid.
Peamised põhjused
Obliterans bronhioliit juhtub siis, kui mõne olukorra tõttu tekib põletikuline reaktsioon, mille tulemuseks on infiltratsioon bronhioolidesse ja alveoolidesse, soodustades pöördumatut hingamisteede obstruktsiooni. Enamasti seostatakse seda tüüpi bronhiiti infektsioonidega, peamiselt adenoviirusega. Kuid see võib juhtuda ka muud tüüpi viiruste, näiteks tuulerõugete või leetrite viiruse või selliste bakterite nagu Mycoplasma pneumoniae, Legionella pneumofiilia ja Bordetella läkaköha.
Kuigi enamik juhtumeid on põhjustatud mikroorganismide nakatumisest, võib bronhioliit obliterans tekkida ka sidekoe haiguste tõttu toksiliste ainete sissehingamise tagajärjel või juhtuda pärast luuüdi või kopsu siirdamist.
Kuidas diagnoosi kinnitada
Obliterans bronhioliidi diagnoosi peaks määrama pediaatriline pulmonoloog vastavalt lapse esitatud tunnustele ja sümptomitele, lisaks testidele, mis aitavad tuvastada bronhiidi põhjust ja selle raskust.
Seega võib arst soovitada rindkere röntgenograafiat, kompuutertomograafiat ja kopsu stsintigraafiat, aidates eristada obliterane bronhioliiti muudest levinumatest kopsuhaigustest. Kuid lõplikku diagnoosi saab kinnitada ainult kopsu biopsia abil.
Kuidas ravi tehakse
Ravi eesmärk on parandada lapse hingamisvõimet ja selleks võib arst soovitada kasutada suukaudseid või sissehingatavaid põletikuvastaseid aineid ja pihustatavaid bronhodilataatoreid, mis vähendavad kopsupõletikku ja vähendavad lima hulka, vähendades välimuse tõenäosust. lisaks uutele armidele ja hõlbustades õhu liikumist lisaks hapnikuravile.
Samuti võib soovitada hingamisteede füsioteraapiat sekretsioonide mobiliseerimiseks ja hõlbustamiseks, vältides teiste hingamisteede infektsioonide esinemist. Saage aru, kuidas hingamisteede füsioteraapiat tehakse.
Obliterans bronhioliidiga patsientidel tekivad haiguse käigus infektsioonid, võib arst soovitada antibiootikumide kasutamist vastavalt kriiside ja ägenemiste eest vastutavale nakkusetekitajale
Kas see informatsioon oli kasulik?
jah ei
Teie arvamus on oluline! Kirjutage siia, kuidas saaksime oma teksti paremaks muuta:
Kas küsimusi on? Vastamiseks klõpsake siin.
E-post, millele soovite vastust saada:
Kontrollige meile saadetud kinnitusmeili.
Sinu nimi:
Külastuse põhjus:
--- Valige oma põhjus --- HaigusElake pareminiAitage teist inimestHankige teadmisi
Kas olete tervishoiutöötaja?
EiArst, farmaatsiaõde, toitumisspetsialist, biomeditsiiniline, füsioterapeut, kosmeetik, muu
Bibliograafia
- CASTRO-RODRIGUEZ, José A. jt. Postinfektsiooniline bronhioliit obliterans lastel: Merikaani panus S outh A. Acta Paediatr. Vol 103. 9 ed; 913–921, 2014
- LASMAR, Laura Maria L. B. F jt. Infektsioonijärgne bronhioliit obliterans: varajase diagnoosimise ja pediaatrilise lähenemise tähtsus. Rev Med Minas Gerais. 20. köide. 3 ed; 44–51, 2010
- LINO, Carolina A. jt. Obliterans bronhioliit: laste kliiniline ja radioloogiline profiil jälgiti suunamiskliinikus. Rev Paul Pediatr. 31. köide. 1 ed; 10-16, 2013