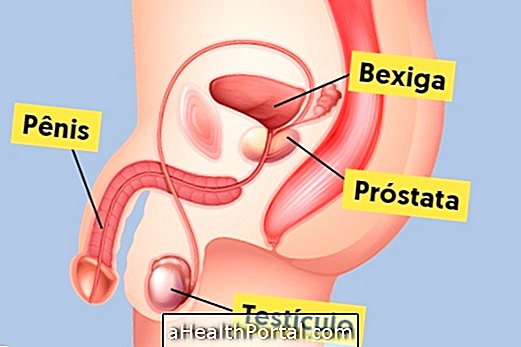
Spermogrammi tulemused aitavad tuvastada meeste reproduktiivsüsteemis esinevaid probleeme, näiteks obstruktsiooni või näärmete talitlushäireid, mis võib näiteks põhjustada viljakusele raskusi inimestel.
Sel eesmärgil hinnatakse mitmeid parameetreid, nagu maht, pH ja spermiproovi kontsentratsioon, et selgitada välja võimalikud põhjused, mida tuleks eraldi uurida diagnoosi kinnitamiseks ja asjakohase ravi algatamiseks. Uuri välja, mis see on ja kuidas sperma tehakse.
Tavaline spermatosoidide arv peaks sisaldama:
| Makroskoopilised aspektid | Normaalväärtus |
| Maht | Võrdne 1, 5 ml või suurem |
| Viskoossus | Tavaline |
| Värv | Valge värvitu |
| pH | Võrdne või suurem kui 7, 1 ja alla 8, 0 |
| Veeldamine | Kokku kuni 60 minutit |
| Mikroskoopilised aspektid | Normaalväärtus |
| Kontsentratsioon | 15 miljonit spermit ml kohta või 39 miljonit spermatosoididest kokku |
| Vitality | 58% või enam elus spermatosoididest |
| Motiilsus | Suurim või suurem kui 32% |
| Morfoloogia | Üle 4% tavapärastest spermatosoididest |
| Leukotsüüdid | Vähem kui 50% |
Neid väärtusi võib ilma probleemita muuta, sest seemnerakkude kvaliteet võib aja jooksul muutuda. Seetõttu võib uroloog võib taotleda, et spermogrammi korratakse 15 päeva hiljem, et tulemusi võrrelda ja kontrollida, kas tegelikult on uuringu tulemused muutunud.
Spermogrammi peamised muudatused
Peamised probleemid, mida saab tuvastada seemnerakkude arvu hulka kuuluvad:
Eesnäärmeprobleemid
Eesnäärmeprobleemid ilmnevad tavaliselt sperma viskoossuse muutuste tõttu ja sellistel juhtudel võib patsiendil olla eesnäärme muutuste kontrollimiseks vajalik eesnäärme rektaalne või biopsia. Vaadake, millised on eesnäärme suurimad muutused.
Azoospermia
Azoospermia on seemnerakkude sperma puudumine sperma proovis ja seepärast avaldub see näiteks spermide mahu või kontsentratsiooni vähendamisel. Peamised põhjused on põhilised kanalisatsiooni takistused, reproduktiivsüsteemi nakkused või sugulisel teel levivad haigused. Lisateave azoospermia kohta.
Oligospermia
Oligospermia on spermatosoidide arvu vähenemine, mis on näidatud seemnerakkude arvu kontsentratsioonis vähem kui 15 miljonit / ml või 39 miljonit kogumahust. Oligospermia võib tuleneda reproduktiivsüsteemi nakkustest, sugulisel teel levivatest haigustest, mõne ravimi kõrvaltoimest, nagu ketokonasool või metotreksaat või varikoceel, mis vastab munandite veenide laienemisele, põhjustades vere kogunemist, valu ja kohalikku turset. Vaadake varikocele sümptomeid.
Asthenospermia
Asthenospermia on kõige sagedasem probleem ja see tekib siis, kui liikuvuse või elujõulisuse väärtused on spermogrammis madalamad kui tavalised, ning seda võivad põhjustada näiteks liigne stress, alkoholism või autoimmuunhaigused nagu luupus ja HIV.
Teratospermia
Teratospermiat iseloomustavad muutused sperma morfoloogias ning need võivad käivitud põletikul, väärarengul, varikoceelil või uimastite kasutamisel.
Need probleemid võivad põhjustada viljatust või ainult raskust sperma munarakkude väetamisel sõltuvalt selle määrast. Siiski on teatud ravi, mida uroloog võib näidata, ja see võib suurendada raseduse võimalust.
Muud muudatused
Lisaks juba mainitud muutustele võib spermogrammis näidata spermale leukotsüütide arvu, mida nimetatakse leukospermiaks, mis võib olla nakkuse märgiks.
Teine muutus võib hõlmata spermaga esinevat spermatosoidide liikuvust ja kogust, mida nimetatakse oligoastenospermiaks.
Mis võib tulemust muuta?
Spermogrammi tulemust saab muuta mõne teguriga, näiteks:
- Vale sperma säilitamise temperatuur, sest väga külm temperatuur võib segada spermatosoidide liikuvust, kuigi väga kuum temperatuur võib põhjustada surma;
- Sperma ebapiisav kogus, mis juhtub peamiselt sobimatu kogumise tehnika tõttu, ja mees peab protseduuri korrata;
- Stress, kuna see võib takistada ejakulatsiooni protsessi;
- Kiirgusega kokkupuude pikema aja jooksul, kuna see võib otseselt sekkuda sperma tootmisega;
- Mõnede ravimite kasutamine, sest need võivad avaldada negatiivset mõju toodetud sperma kogusele ja kvaliteedile.
Tavaliselt, kui spermogramm on muutunud, kontrollib uroloog mõnda nimetatud tegurit, nõuab uut spermogrammi ja, sõltuvalt teisest tulemusest, nõuab täiendavaid katseid, näiteks DNA fragmenteerimist, FISHi ja suurendatud sperma.